Cuándo es necesario realizarle una punción lumbar a su hijo
La punción lumbar es una prueba que permite evaluar la salud del líquido cefalorraquídeo (LCR). Este líquido rodea el cerebro y la médula espinal.
Durante la prueba se extrae una pequeña muestra de LCR del conducto vertebral. Luego, esta muestra se analiza en un laboratorio. Una punción lumbar es un procedimiento relativamente seguro. El riesgo de infección o lesión de la médula espinal o los nervios es muy bajo. En unas pocas horas, el cuerpo de su hijo producirá una nueva cantidad de líquido para reponer la que le han extraído. La prueba suele durar alrededor de 15 a 30 minutos. Algunos resultados estarán listos en unas horas. Otros, tomarán algunos días. Este procedimiento suele hacerse para ver si hay infecciones.
Sin embargo, también hay otros motivos por los que se realiza una punción lumbar. Pueden ser los siguientes:
-
Evaluar un sangrado en el cerebro
-
Ver si hay células que puedan indicar la presencia de una enfermedad en el sistema nervioso central de su hijo
-
Ver si hay un tumor
-
Ayudar a diagnosticar esclerosis múltiple, síndrome de Guillain-Barré u otras afecciones neurológicas
-
Administrar medicamentos, como los utilizados en la quimioterapia en el cerebro y la médula espinal
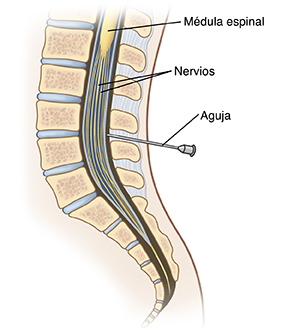 |
| Durante la punción lumbar, se extrae una muestra de líquido cefalorraquídeo (LCR) de una zona cercana a la base de la columna vertebral. No se toca la médula espinal. |
Antes de la prueba
Prepare a su hijo para las exploraciones siguiendo todas las instrucciones del proveedor de atención médica del niño.
Si se usará anestesia general durante la prueba, recibirá instrucciones sobre alimentos, bebidas y medicamentos para preparar a su hijo. Por ejemplo, podrían decirle que el niño no puede comer ni beber nada por un número determinado de horas antes de la prueba.
Cómo ayudar a su hijo a prepararse
Muchos hospitales cuentan con personas capacitadas especialmente para ayudar a los niños a hacer frente a sus procedimientos médicos o a su experiencia en el hospital. A menudo, estas personas se denominan especialistas en la vida infantil. Consulte con el proveedor de atención médica de su hijo para averiguar si hay programas disponibles sobre la vida infantil u otros servicios similares. También hay medidas que usted puede tomar para ayudar al niño a prepararse para el procedimiento. La mejor manera de proceder dependerá de las necesidades del niño. Comience poniendo en práctica los siguientes consejos:
-
Use palabras breves y sencillas para describirle la prueba a su hijo. Explíquele por qué se la van a hacer. Los niños muy pequeños tienden a prestar atención durante muy poco tiempo. Explique en qué consiste la prueba poco tiempo antes de realizar el procedimiento. A los niños mayores se les puede dar más tiempo para entender la prueba de antemano.
-
Dígale a su hijo lo que puede ocurrir en el hospital durante la prueba. Por ejemplo, puede mencionarle quién le hará la prueba y describirle la habitación del hospital.
-
Asegúrese de que el niño comprenda las partes del cuerpo que le examinarán en la prueba.
-
Describa lo mejor que pueda lo que el niño sentirá durante la prueba. Por ejemplo, si va a estar despierto durante la prueba, podría sentir un dolor leve o presión cuando le insertan la aguja. Asegúrele a su hijo que ese dolor leve no va a durar mucho tiempo.
-
Deje que su hijo haga preguntas y respóndalas con sinceridad. Es posible que su hijo se ponga nervioso o tenga miedo. Quizás incluso llore. Tranquilícelo diciéndole que estará cerca durante la prueba.
-
Si es apropiado, recurra a los juegos cuando le hable sobre la prueba a su hijo. En el caso de niños pequeños, trate de ilustrar la situación con juegos de personajes, por ejemplo, usando el juguete u objeto preferido del niño. Si su hijo es un poco mayor, quizás le resulte útil leer libros o mostrarle ilustraciones sobre lo que va a suceder durante la exploración.
Informe al proveedor de atención médica
Para garantizar la seguridad de su hijo y obtener los mejores resultados, infórmele al proveedor de atención médica si su hijo:
-
Toma algún medicamento, ya sea recetado o de venta libre. Esto incluye cualquier medicamento que haga que su hijo tenga más probabilidades de sangrar, como la aspirina o el ibuprofeno.
-
Tiene alergia a algún medicamento o al yodo
-
Tiene algún problema de salud, como afecciones que puedan aumentar el riesgo de sangrado o aumentar la presión en el interior del cráneo (presión intracraneal)
Durante la prueba
La punción lumbar la realiza un proveedor de atención médica capacitado. Antes, pregúntele al proveedor de su hijo si usted puede quedarse acompañando al niño en la habitación del hospital. Para sentirse más tranquilo, el niño puede traer su juguete preferido, como por ejemplo un animal de peluche. Al momento de la prueba, sucederá lo siguiente:
-
Su hijo se pondrá una bata de hospital y se acostará en una cama hospitalaria
-
Le administrarán anestesia, si es necesario. Un enfermero especialmente capacitado (anestesista) o un proveedor especializado (anestesiólogo) se encargará de este proceso. Se usarán equipos especiales para controlar la respiración, la frecuencia cardíaca y la presión arterial de su hijo.
-
Si va a estar despierto durante la prueba, le pedirán al niño que se acueste en posición fetal formando un ovillo, y que permanezca inmóvil
-
Le limpiarán la parte baja de la espalda para esterilizar esa zona de la piel
-
Le dormirán la zona con un medicamento
-
Se le introducirá una aguja hueca en la parte baja de la espalda hasta el pequeño espacio del conducto vertebral que contiene el líquido. A veces la aguja se inserta más de una vez a fin de encontrar el mejor lugar para sacar el líquido. Una vez que la aguja esté en su posición, se toma lentamente la muestra de líquido. Tal vez se mida también la presión de este.
-
Una vez que se termine de tomar la muestra de líquido, se extrae la aguja. Luego se limpia la zona y se cubre con un apósito.
Su hijo tendrá que permanecer acostado e inmóvil durante la prueba. Si su hijo tiene dificultades para quedarse inmóvil, es posible que se le administre un medicamento (sedante) con antelación. Esto ayudará a que el niño se mantenga relajado durante la prueba. La anestesia general también es otra opción. Se trata de un medicamento que hace dormir a su hijo y le impide sentir dolor o molestias durante la prueba. Los bebés deben ser sostenidos en la posición correcta por el personal durante la prueba. La anestesia general se administrará en el quirófano. Una vez finalizado el procedimiento, lo llevarán a la unidad de cuidados posanestésicos para que lo controlen de cerca mientras despierta.
Después de la prueba
-
Es posible que le pidan a su hijo que se mantenga acostado, descanse y beba mucho líquido durante varias horas antes de regresar a casa. Asegúrese de seguir las instrucciones sobre la limitación de actividades que le dé el proveedor de atención médica de su hijo.
-
Es normal que el niño sienta dolor en la parte baja de la espalda. El dolor de cabeza también es bastante común. Quizás le recomienden un analgésico, como el paracetamol, para aliviar cualquier molestia. El proveedor de atención médica puede recomendar que su hijo permanezca acostado, descanse y beba mucho líquido.
-
Programe una cita de seguimiento con el proveedor de atención médica de su hijo para hablar sobre los resultados de la exploración.
Cuándo llamar al proveedor de atención médica de su hijo
Llame al proveedor de atención médica si su hijo tiene cualquiera de los siguientes síntomas:
-
Fiebre (consulte "La fiebre y los niños" más abajo)
-
Una convulsión causada por la fiebre
-
La bebé está molesta o llora y usted no puede calmarla
-
Un dolor de cabeza intenso o que persiste durante más de 2 días
-
Dolores musculares o dolor en la parte baja de la espalda intenso o que persiste durante más de 2 días
-
Hormigueo o debilidad en las piernas
-
Todo cambio en su comportamiento o nivel de actividad
-
Dificultad para despertar o confusión
-
Sangrado persistente o supuración de líquido transparente del lugar donde se insertó la aguja
-
Aspecto más enfermizo y empeoramiento de los síntomas
La fiebre y los niños
Use un termómetro digital para tomar la temperatura de su hijo. No use un termómetro de mercurio. Hay termómetros digitales de distintos tipos y para usos diferentes. Entre ellos, se encuentran los siguientes:
-
En el recto (rectal). En los niños de menos de 3 años, la temperatura rectal es la más precisa.
-
En la frente (lóbulo temporal). Sirve para niños de 3 meses en adelante. Si un niño de menos de 3 meses tiene signos de estar enfermo, este tipo de termómetro se puede usar para una primera medición. Es posible que el proveedor quiera confirmar la fiebre tomando la temperatura en el recto.
-
En el oído (timpánica). La temperatura en el oído es precisa a partir de los 6 meses de edad, no antes.
-
En la axila. Este es el método menos confiable, pero se puede usar para una primera medición a fin de revisar a un niño de cualquier edad que tiene signos de estar enfermo. Es posible que el proveedor quiera confirmar la fiebre tomando la temperatura en el recto.
-
En la boca (oral). No use el termómetro en la boca de su hijo hasta que tenga al menos 4 años.
Use el termómetro rectal con cuidado. Siga las instrucciones del fabricante del producto para usarlo de forma adecuada. Colóquelo con cuidado. Etiquételo y asegúrese de no usarlo en la boca. Podría transmitir gérmenes de las heces. Si no se siente cómodo usando un termómetro rectal, pregunte al proveedor de atención médica qué otro tipo puede usar. Cuando hable con el proveedor de atención médica sobre la fiebre de su hijo, infórmele qué tipo de termómetro usó.
A continuación, encontrará valores de referencia que lo ayudarán a saber si su hijo tiene fiebre. Es posible que el proveedor de atención médica de su hijo le dé valores diferentes. Siga las instrucciones específicas que le dé su proveedor de atención médica.
Medición de temperatura en un bebé menor de 3 meses:
Medición de temperatura en un niño de 3 a 36 meses (3 años):
-
En el recto, en la frente o en el oído: 102 °F (38.9 °C) o superior
-
En la axila: 101 °F (38.3 °C) o superior
Llame al proveedor de atención médica en los siguientes casos:
-
Picos de fiebre reiterados de 104 °F (40 °C) o superior en un niño de cualquier edad
-
Fiebre de 100.4 °F (38 °C) o superior en un bebé de menos de 3 meses
-
Fiebre que dura más de 24 horas en un niño menor de 2 años
-
Fiebre que dura 3 días en un niño de 2 años o más
Revisor médico: Anne Fetterman RN BSN
Revisor médico: Marianne Fraser MSN RN
Revisor médico: Rita Sather RN
Última revisión:
8/1/2024
© 2000-2025 The StayWell Company, LLC. Todos los derechos reservados. Esta información no pretende sustituir la atención médica profesional. Sólo su médico puede diagnosticar y tratar un problema de salud.